ENDEMİK OLMAYAN BİRDEN FAZLA ÜLKEDE GÖRÜLEN MAYMUN ÇİÇEK HASTALIĞI (MONKEYPOX) SALGINI
13 Mayıs 2022'den bu yana, üç DSÖ bölgesinde, maymun çiçeği virüsü için endemik olmayan 12 Üye Devletten DSÖ'ye maymun çiçeği vakaları bildirilmiştir. Epidemiyolojik araştırmalar devam etmektedir, ancak şimdiye kadar bildirilen vakaların endemik bölgelere seyahat bağlantıları bulunmamaktadır.
21 Mayıs 2022
Özet olarak salgın
13 Mayıs 2022'den bu yana, üç DSÖ bölgesinde, maymun çiçeği virüsü için endemik olmayan 12 Üye Devletten DSÖ'ye maymun çiçeği vakaları bildirilmiştir. Epidemiyolojik araştırmalar devam etmektedir, ancak şimdiye kadar bildirilen vakaların endemik bölgelere seyahat bağlantıları bulunmamaktadır. Halihazırda mevcut bilgilere dayanarak, birinci basamak ve cinsel sağlık kliniklerine baş vuran erkeklerle cinsel ilişkiye giren (MSM) erkekler arasında vakalar tespit edilmiştir.
Bu Hastalık Salgını Haberinin amacı, farkındalığı artırmak, hazırlık ve müdahale çabalarına yönelik bilgilendirme yapmak ve acil önerilen eylemler için teknik rehberlik sağlamaktır.
Durum gelişmekte olup DSÖ, endemik olmayan ülkelerde sürveyans genişledikçe daha fazla maymun çiçeği vakası tespit edilmesini beklemektedir. Acil eylemler, daha fazla yayılmayı durdurmak için maymun çiçeği enfeksiyonu için en fazla risk altında olabilecek kişileri doğru bilgilerle bilgilendirmeye odaklanmaktadır. Mevcut güncel kanıtlar, en fazla risk altında olanların, semptomatik olmalarına rağmen, maymun çiçeği olan biriyle yakın fiziksel temasta bulunanlar olduğunu göstermektedir. DSÖ ayrıca, ön saflardaki sağlık hizmeti sağlayıcılarını ve temizlikçiler gibi risk altında olabilecek diğer sağlık çalışanlarını korumak için rehberlik sağlamaya çalışmaktadır. DSÖ önümüzdeki günlerde daha fazla teknik tavsiyelerde bulunacaktır.
Vakanın tanımı
21 Mayıs saat 13:00 itibariyle, üç DSÖ bölgesinde, maymun çiçeği virüsü için endemik olmayan 12 Üye Devletten DSÖ'ye laboratuvar tarafından doğrulanmış 92 vaka ve incelemeleri devam eden 28 şüpheli maymun çiçeği vakası bildirilmiştir (Tablo 1, Şekil). 1). Bugüne kadar bu vakalarla ilişkili ölüm bildirilmemiştir.
Tablo 1. Endemik olmayan ülkelerde 13-21 Mayıs 2022 tarihleri arasında saat 13:00 itibariyle DSÖ'ye bildirilen maymun çiçeği vakaları
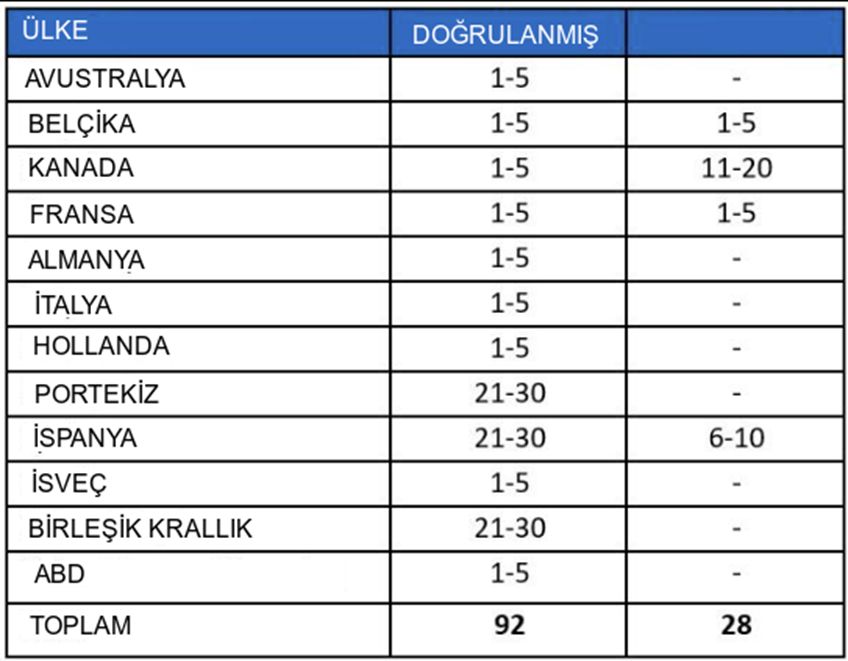
Şekil 1. Endemik olmayan ülkelerde doğrulanmış ve şüphelenilen maymun çiçeği vakalarının 13-21 Mayıs 2022 tarihi ve saat 13:00 itibariyle coğrafi dağılımı.
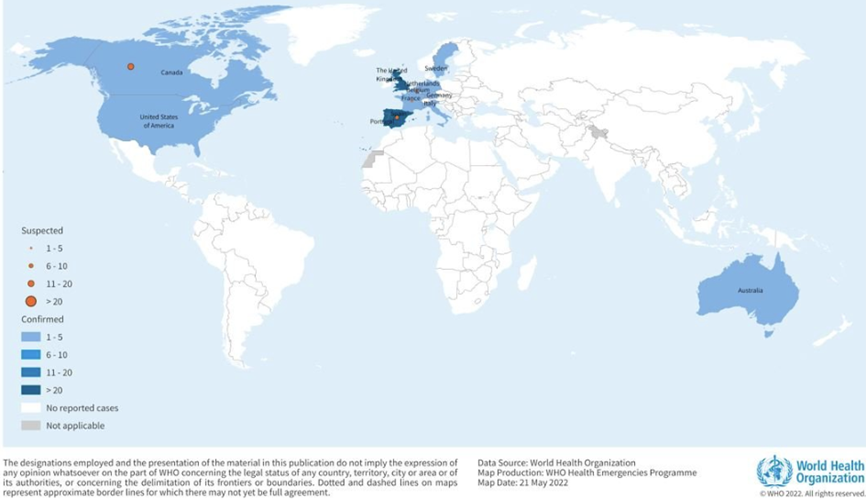
Bildirilen vakaların şimdiye kadar endemik bir bölgeyle kurulmuş bir seyahat bağlantısı yoktur. Halihazırda mevcut bilgilere dayanarak, birinci basamak ve cinsel sağlık kliniklerine başvuran erkeklerle cinsel ilişkiye giren (MSM) erkekler arasında vakalar tespit edilmiştir.
Bugüne kadar, örnekleri PCR ile teyit edilen tüm vakaların Batı Afrika türüyle enfekte olduğu tespit edilmiştir. Portekiz'de doğrulanmış bir vakadan alınan sürüntü örneğinden alınan genom dizisi, mevcut salgına neden olan maymun çiçeği virüsünün 2018 ve 2019'da Nijerya'dan Birleşik Krallık, İsrail ve Singapur'a ihraç edilen vakalarla yakın bir eşleşmesini göstermiştir.
Endemik bir bölgeye doğrudan seyahat bağlantısı olmayan doğrulanmış ve şüphelenilen maymun çiçeği vakalarının tanımlanması, oldukça sıra dışı bir olayı temsil etmektedir. Endemik olmayan alanlarda bugüne kadar sürveyans sınırlıdır ancak şimdi genişlemektedir. DSÖ, endemik olmayan bölgelerde daha fazla vakanın rapor edilmesini beklemektedir. Mevcut bilgiler, semptomatik vakalarla yakın fiziksel temasta bulunan kişiler arasında insandan insana bulaşmanın meydana geldiğini göstermektedir.
Bu yeni salgına ek olarak, DSÖ, tablo 2'de özetlendiği gibi, endemik ülkelerdeki [1] vakalar için yerleşik sürveyans mekanizmaları (Entegre Hastalık Sürveyansı ve Yanıt) aracılığıyla maymun çiçeği vakalarının devam eden raporlarının durumu hakkında güncellemeler almaya devam etmektedir.
[1] Monkeypox'un endemik olduğu ülkeler şunlardır: Benin, Kamerun, Orta Afrika Cumhuriyeti, Demokratik Kongo Cumhuriyeti, Gabon, Gana (sadece hayvanlarda tanımlanmıştır), Fildişi Sahili, Liberya, Nijerya, Kongo Cumhuriyeti, Sierra Leone, ve Güney Sudan.
Tablo 2. Endemik ülkelerde 15 Aralık 2021 ile 1 Mayıs 2022 tarihleri arasında maymun çiçeği vakaları
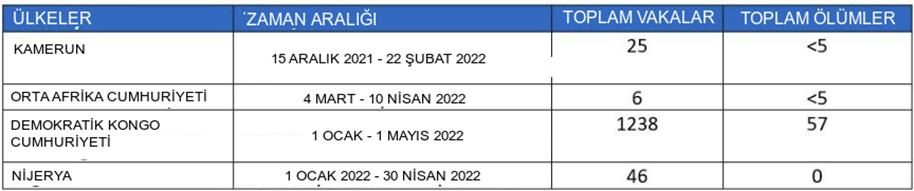
Ayrıntılı bilgi için lütfen Salgınlar ve Diğer Acil Durumlar hakkında WHO AFRO Haftalık Bültenine bakınız.
Hastalığın epidemiyolojisi
Monkeypox, klinik olarak daha az şiddetli olmasına rağmen, geçmişte çiçek hastalarında görülenlere çok benzer semptomları olan viral bir zoonozdur (hayvanlardan insanlara bulaşan bir virüs). Söz konusu bu hastalığa Poxviridae familyasının ortopoksvirüs cinsine ait olan maymun çiçeği virüsü neden olur. Maymun çiçeği virüsünün iki türü vardır: Batı Afrika türü ve Kongo Havzası (Orta Afrika) türü. Maymun çiçeği adı, virüsün 1958 yılında Danimarka'daki bir laboratuvarda maymunlarda ilk keşfinden gelmektedir. İlk insan vakası 1970 yılında Demokratik Kongo Cumhuriyeti'nde bir çocukta tespit edilmiştir.
Monkeypox virüsü bir kişiden diğerine lezyonlar, vücut sıvıları, solunum damlacıkları ve yatak örtüsü gibi kontamine materyallerle yakın temas yoluyla bulaşır. Maymun çiçeğinin kuluçka süresi genellikle 6 ila 13 gün arasındadır, ancak 5 ila 21 gün arasında değişebilir.
Maymun çiçeği virüsüne duyarlı olarak çeşitli hayvan türleri tanımlanmıştır. Maymun çiçeği virüsünün doğal seyri hakkında belirsizlik devam etmektedir ve kesin rezervuar(lar)ı ve virüs dolaşımının doğada nasıl sürdürüldüğünü belirlemek için daha fazla çalışmaya ihtiyaç vardır. Yeterince pişirilmemiş et ve enfekte hayvanların diğer hayvansal ürünlerini yemek olası bir risk faktörüdür.
Monkeypox genellikle kendi kendini sınırlar ancak diğer sağlık koşulları nedeniyle çocuklar, hamile kadınlar veya bağışıklık sistemi baskılanmış kişiler gibi bazı kişilerde şiddetli olabilir. Batı Afrika türü ile insan enfeksiyonları, Kongo Havzası türü için %10,6'ya kıyasla %3,6'lık bir vaka ölüm oranıyla, Kongo Havzası bölümü ile karşılaştırıldığında daha az şiddetli hastalığa neden oluyor gibi görünmektedir.
Halk sağlığı yanıtı
- Kapsamlı vaka bulma ve temaslı izleme, laboratuvar incelemesi, klinik yönetim ve destekleyici bakım ile sağlanan izolasyon dahil olmak üzere vakaları tespit eden endemik olmayan ülkelerde daha fazla halk sağlığı araştırmaları devam etmektedir.
- Mümkün olduğu durumlarda, bu salgında maymun çiçeği virüsü soy(lar)ını belirlemek için genomik dizileme yapılmıştır.
- Sağlık çalışanları gibi yakın temaslıları yönetmek için mümkün olduğunda maymun çiçeği aşısı uygulanmaktadır. DSÖ, aşı önerilerini tartışmak için uzmanları bir araya getiriyor.
DSÖ, endemik olmayan ülkelerdeki mevcut maymun çiçeği salgını için sürveyans vaka tanımları geliştirmiştir.
(vaka tanımları gerektiğinde güncellenecektir)
Şüpheli vaka:
Maymun çiçeğinin endemik olmayan bir ülkesinde [2] açıklanamayan akut döküntü ile başvuran herhangi bir yaştaki bir kişi
VE
15 Mart 2022'den beri aşağıdaki belirti veya semptomlardan biri veya birkaçı:
- Baş ağrısı
- Akut başlangıçlı ateş (>38.5oC),
- Lenfadenopati (şişmiş lenf düğümleri)
- Miyalji (kas ve vücut ağrıları)
- Sırt ağrısı
- Asteni (şiddetli zayıflık)
VE
aşağıdaki yaygın akut döküntü nedenleri klinik tabloyu açıklayamazsa: suçiçeği zoster, herpes zoster, kızamık, Zika, dang, chikungunya, herpes simpleks, bakteriyel cilt enfeksiyonları, yaygın gonokok enfeksiyonu, birincil veya ikincil frengi, şankroid, lenfogranüloma venereum , granuloma inguinale, molluscum contagiosum, alerjik reaksiyon (örn. bitkilere); ve papüler veya veziküler döküntülerin yerel olarak ilgili diğer yaygın nedenleri.
Önemli Not: Bir vakayı şüpheli olarak sınıflandırmak için, döküntü hastalığının sıralanan yaygın nedenleri için negatif laboratuvar sonuçları elde etmek gerekli değildir.
[2] Monkeypox endemik ülkeleri şunlardır: Benin, Kamerun, Orta Afrika Cumhuriyeti, Demokratik Kongo Cumhuriyeti, Gabon, Gana (yalnızca hayvanlarda tanımlanmıştır), Fildişi Sahili, Liberya, Nijerya, Kongo Cumhuriyeti ve Sierra Leone. Benin ve Güney Sudan geçmişte importe vakalar belgelenmiştir. Şu anda Batı Afrika türünü vakalarını bildiren ülkeler Kamerun ve Nijerya'dır. Bu vaka tanımıyla, bu dördü dışındaki tüm ülkeler mevcut çok ülkeli salgının bir parçası olarak yeni maymun çiçeği vakalarını bildirmelidir.
Olası vaka:
Şüpheli bir vaka için vaka tanımına uyan kişi
VE
aşağıdaki belirtilerden birini ve ya daha fazlasını taşıyan kişidir:
- epidemiyolojik bir bağlantısı vardır (göz ve solunum koruması olmayan sağlık çalışanları dahil olmak üzere yüz yüze maruz kalma); cinsel temas dahil cilt veya cilt lezyonları ile doğrudan fiziksel temas; veya semptomların başlangıcından 21 gün önce olası veya doğrulanmış bir maymun çiçeği vakasının giysi, yatak takımı veya mutfak eşyaları gibi kontamine malzemeleriyle teması olan
- semptom başlangıcından önceki 21 gün içinde bir maymun çiçeği endemik ülkeye (1) seyahat öyküsü bildirilmiş olan
- semptomların başlamasından önceki 21 gün içinde birden fazla veya anonim cinsel partneri olmuş olan
- çiçek hastalığı aşısı veya ortopoks virüslerine bilinen başka bir maruziyetin yokluğunda, ortopoksvirüs serolojik testinin sonucu pozitif olan
- hastalık nedeniyle hastaneye kaldırılmış olan
Doğrulanmış vaka:
Şüpheli veya olası vaka tanımını karşılayan ve gerçek zamanlı polimeraz zincir reaksiyonu (PCR) ve/veya dizileme yoluyla benzersiz viral DNA dizilerinin saptanmasıyla maymun çiçeği virüsü için laboratuvarda doğrulanmış bir vaka.
Değerlendirme dışı kalan vaka:
Maymun çiçeği virüsü için PCR ve/veya dizileme ile laboratuvar testinin sonucu negatif olan şüpheli veya olası bir vaka.
DSÖ risk değerlendirmesi
Endemik maymun çiçeği hastalığı normalde coğrafi olarak Batı ve Orta Afrika ile sınırlıdır. Birden fazla ülkede endemik bir bölgeye herhangi bir seyahat geçmişi olmayan doğrulanmış ve şüpheli maymun çiçeği vakalarının tanımlanması atipiktir, bu nedenle maymun çiçeği hakkında farkındalığın artırılmasına ve kapsamlı vaka bulma ve izolasyon (destekleyici bakım ile sağlanır), temasa geçilmesine acilen ihtiyaç vardır.
Çiçek aşısından çapraz koruyucu bağışıklık, dünya çapında 40 veya 50 yaşın altındaki popülasyonlar artık önceki çiçek hastalığı aşılama programlarının sağladığı korumadan yararlanmadığından yaşlı kişilerle sınırlı olacaktır. Virüs orada bulunmadığından, endemik olmayan ülkelerde yaşayan genç insanlar arasında maymun çiçeğine karşı çok az bağışıklık vardır.
Tarihsel olarak, çiçek hastalığına karşı aşılamanın maymun hastalığına karşı koruyucu olduğu gösterilmiştir. Maymun çiçeği için sırasıyla 2019 ve 2022'de bir aşı (MVA-BN) ve bir spesifik tedavi (tekovirimat) onaylanmış olsa da, bu karşı önlemler henüz yaygın olarak mevcut değildir.
Halihazırda mevcut bilgilere dayanarak, birinci basamak ve cinsel sağlık kliniklerine baş vuran erkeklerle cinsel ilişkiye giren (MSM) erkekler arasında vakalar tespit edilmiştir. Bugüne kadar herhangi bir ölüm bildirilmemiştir. Ancak, sürveyans sınırlı olduğu için yerel iletimin kapsamı bu aşamada belirsizdir. Diğer popülasyon grupları da dahil olmak üzere, tanımlanamayan bulaşma zincirlerine sahip başka vakaların tespit edilme olasılığı yüksektir. Birkaç DSÖ bölgesinde maymun çiçeği vakaları bildiren bir dizi ülke ile, diğer ülkelerin vakaları tespit etmesi muhtemeldir.
Durum gelişmektedir ve DSÖ, endemik olmayan ülkelerde sürveyans genişledikçe daha fazla maymun çiçeği vakası tespit edilmesini beklemektedir. Şimdiye kadar, bu salgınla ilişkili ölüm olmamıştır. Acil eylemler, maymun çiçeği enfeksiyonu için en fazla risk altında olanları doğru bilgilerle bilgilendirmeye, daha fazla yayılmayı durdurmaya ve ön saflardaki çalışanları korumaya odaklanmaktadır.
DSÖ tavsiyesi
Halihazırda vaka bildiren ülkelerde ve diğer Üye Devletlerde yeni vakaların belirlenmesi ve daha fazla yayılması muhtemeldir. Maymun çiçeği şüphesi olan herhangi bir hasta araştırılmalı ve doğrulanırsa lezyonları kabuklanana, kabuk düşene ve altında yeni bir deri tabakası oluşana kadar izole edilmelidir.
Ülkeler, ardışık aşamalarda ilerleyen atipik bir döküntü ile başvuran hastalarla ilgili işaretler konusunda tetikte olmalıdır ki bu işaretler vücudun etkilenen tüm bölgelerinde aynı gelişim aşamasında olan maküller, papüller, veziküller, püstüller, kabuklar gibi ateş, genişlemiş lenf düğümleri, sırt ağrısı ve kas ağrıları ile bağlantılı olabilir.
Bu kişiler, birinci basamak, ateş klinikleri, cinsel sağlık hizmetleri, bulaşıcı hastalık birimleri, kadın hastalıkları ve doğum, üroloji, acil servisler ve dermatoloji klinikleri dahil ancak bunlarla sınırlı olmamak üzere çeşitli toplum ve sağlık kuruluşlarına başvurabilirler. Potansiyel olarak etkilenen toplulukların yanı sıra sağlık hizmeti sağlayıcıları ve laboratuvar çalışanları arasında farkındalığın arttırılması, daha fazla ikincil vakanın belirlenmesi ve önlenmesi ve mevcut salgının etkin yönetimi için esastır.
Sürveyans ve raporlamaya ilişkin hususlar
Sürveyans
Mevcut durumda maymun çiçeği hastalığı için sürveyansın ve vaka araştırmasının temel hedefleri, optimal klinik bakımı sağlamak için vakaları, kümeleri ve enfeksiyon kaynaklarını mümkün olan en kısa sürede hızlı bir şekilde belirlemek, daha fazla bulaşmayı önlemek için vakaları izole etmek, temaslıları belirlemek ve yönetmek ve en yaygın olarak tanımlanan bulaşma yollarına dayalı olarak etkili kontrol ve önleme yöntemlerini uyarlamaktır.
Endemik olmayan ülkelerde, bir vaka salgın olarak kabul edilmektedir. Tek bir maymun çiçeği vakasında kaynaklı oluşabilecek halk sağlığı riskleri nedeniyle, klinisyenler, başka potansiyel teşhisleri de araştırıp araştırmadıklarına bakılmaksızın, şüpheli vakaları derhal ulusal veya yerel halk sağlığı yetkililerine bildirmelidir. Vakalar, yukarıdaki vaka tanımlarına veya ulusal olarak uyarlanmış vaka tanımlarına göre derhal rapor edilmelidir. Olası ve doğrulanmış vakalar, Uluslararası Sağlık Tüzüğü (UST 2005) kapsamında UST Ulusal Odak Noktaları (NFP'ler) aracılığıyla derhal DSÖ'ye bildirilmelidir.
Ülkeler, birinci basamak, ateş klinikleri, cinsel sağlık hizmetleri, bulaşıcı hastalık birimleri, doğum ve jinekoloji ve dermatoloji klinikleri dahil ancak bunlarla sınırlı olmamak üzere bir dizi toplum ve sağlık hizmeti ortamında, genellikle ateşle ilişkili olağandışı döküntü, veziküler veya püstüler lezyonlar veya lenfadenopati ile başvuran hastalarla ilgili sinyaller konusunda tetikte olmalıdır. Döküntü benzeri hastalık için sürveyans yoğunlaştırılmalı ve doğrulayıcı testler için deri örneklerinin toplanması için rehberlik sağlanmalıdır.
Raporlama
Vaka raporları asgari olarak aşağıdaki bilgileri içermelidir: rapor tarihi; raporlama yeri; vakanın adı, yaşı, cinsiyeti ve ikametgahı; ilk semptomların başlama tarihi; yakın seyahat geçmişi; olası veya doğrulanmış bir vakaya yakın zamanda maruz kalma; olası veya doğrulanmış vakalarla (ilgili olduğunda) ilişki ve temasın niteliği; çoklu veya anonim cinsel partnerlerin yakın geçmişi; çiçek hastalığı aşı durumu; döküntü varlığı; vaka tanımına göre diğer klinik belirti veya semptomların varlığı; onay tarihi (yapıldığı yerde); doğrulama yöntemi (yapıldığı yerde); genomik karakterizasyon (varsa); özellikle vaka tanımına göre yaygın döküntü nedenlerini hariç tutabilmek için diğer ilgili klinik veya laboratuvar bulguları; hastaneye yatırılıp yatırılmadığı; hastaneye yatış tarihi (yapıldığı yerde); ve raporlama sırasındaki sonuç.
Küresel vaka raporlama formu geliştirilme aşamasındadır.
Vaka tespitiyle ilgili hususlar
İnsan maymun çiçeği salgınları sırasında, enfekte kişilerle yakın fiziksel temas, maymun çiçeği virüsü enfeksiyonu için en önemli risk faktörüdür. Maymun çiçeğinden şüpheleniliyorsa, araştırma şunları içermelidir:(i) uygun enfeksiyon önleme ve kontrol (IPC) önlemleri kullanılarak hastanın klinik muayenesi, (ii) hastayı olası enfeksiyon kaynakları ve hasta topluluğu ve temaslılarında benzer hastalıkların varlığı hakkında sorgulamak ve (iii) maymun çiçeği hastalığının laboratuvar incelemesi için örneklerin güvenli bir şekilde toplanması ve gönderilmesi. Elde edilecek minimum veriler yukarıda 'Raporlama' başlığı altında yer almaktadır. Virüse maruziyet araştırması, semptomların başlamasından önceki beş ila 21 gün arasındaki dönemi kapsamalıdır. Maymun çiçeği şüphesi olan herhangi bir hasta, varsayılan ve bilinen bulaşıcı dönemlerde, yani hastalığın sırasıyla prodromal ve döküntü evrelerinde izole edilmelidir. Şüpheli vakaların laboratuvarca doğrulanması önemlidir ancak halk sağlığı eylemlerinin uygulanmasını geciktirmemelidir. Hastanın çevresinde veya temaslılar arasında benzer bir hastalığın varlığından şüphelenilmesi durumunda daha fazla araştırılmalıdır ("geriye dönük temas takibi" olarak da bilinir).
Aktif araştırma ile bulunan retrospektif vakalar artık maymun çiçeği klinik semptomlarına sahip olmayabilir (akut hastalıktan kurtulmuşlardır), ancak yara izi ve diğer sekeller sergileyebilir. Aktif olanlara ek olarak geriye dönük vakalardan epidemiyolojik bilgi toplamak önemlidir. Retrospektif vakalar laboratuvar tarafından doğrulanamaz; bununla birlikte, geriye dönük vakalardan alınan serum, vaka sınıflandırmalarına yardımcı olmak için anti-ortopoksvirüs antikorları için toplanabilir ve test edilebilir.
Maymun çiçeği şüphesi olan kişilerden veya maymun çiçeği virüsü enfeksiyonu şüphesi olan hayvanlardan alınan numuneler, uygun donanıma sahip laboratuvarlarda çalışan eğitimli personel tarafından güvenli bir şekilde ele alınmalıdır. Numune paketleme ve test laboratuvarlarına nakliye sırasında bulaşıcı maddelerin taşınmasına ilişkin ulusal ve uluslararası düzenlemelere kesinlikle uyulmalıdır. Ulusal laboratuvar test kapasitesini değerlendirmek için dikkatli bir planlama gereklidir. Klinik laboratuvarlar, laboratuvar çalışanları için riski en aza indirebilmeleri ve uygun olduğunda klinik bakım için gerekli olan laboratuvar testlerini güvenli bir şekilde gerçekleştirebilmeleri için şüpheli veya doğrulanmış maymun çiçeği olan kişilerden alınacak numuneler hakkında önceden bilgilendirilmelidir.
Temaslı takibiyle ilgili hususlar
Temaslı takibi, maymun çiçeği virüsü gibi bulaşıcı hastalık patojenlerinin yayılmasını kontrol etmek için önemli bir halk sağlığı önlemidir. Bulaşmanın kesilmesine izin verir ve ayrıca ciddi hastalık geliştirme riski daha yüksek olan kişilerin maruziyetlerini daha hızlı belirlemelerine yardımcı olabilir, böylece sağlık durumları izlenebilir ve semptomatik hale gelirlerse daha hızlı tıbbi bakım talep edebilirler. Mevcut durumda, şüpheli bir vaka tespit edilir edilmez temaslı tanımlama ve temaslı takibi başlatılmalıdır. Tüm bu kişilerin isimlerini ve iletişim bilgilerini ortaya çıkarmak için vakalarla görüşülmelidir. Temaslılar, kimlik tespitinden sonraki 24 saat içinde bilgilendirilmelidir.
Temaslı tanımı
Temaslı kişi, kaynak vakanın ilk semptomlarının başlamasıyla başlayan ve tüm yara kabuklarının dökülmesiyle sona eren dönemde, olası veya doğrulanmış bir maymun çiçeği vakası ile aşağıdaki maruziyetlerden bir veya daha fazlasına maruz kalmış kişi olarak tanımlanır:
- yüz yüze maruz kalma (uygun KKD'si olmayan sağlık çalışanları dahil)
- cinsel temas dahil olmak üzere doğrudan fiziksel temas
- giysi veya yatak örtüsü gibi kontamine malzemelerle temas
Temaslı kimlik saptama
Vakalardan ev, işyeri, okul/kreş, cinsel temaslar, sağlık hizmetleri, ibadethaneler, ulaşım, spor, sosyal toplantılar ve diğer hatırlanan etkileşimler dahil olmak üzere birçok bağlamda temaslıları belirlemeleri istenebilir. Katılım listeleri, yolcu bildirimleri vb. ayrıca kişileri belirlemek için kullanılabilir.
Temaslı izleme
Temaslılar, enfeksiyöz dönem boyunca bir hastayla veya kontamine materyalleriyle son temastan itibaren 21 günlük bir süre boyunca belirti/semptomların başlangıcına ilişkin en az günlük seyirde izlenmelidir. Endişe verici işaretler/semptomlar baş ağrısı, ateş, titreme, boğaz ağrısı, halsizlik, yorgunluk, döküntü ve lenfadenopatiyi içermektedir. Temaslılar vücut sıcaklıklarını günde iki kez ölçmelidir. Asemptomatik temaslılar, semptom sürveyansı altındayken kan, hücre, doku, organ, anne sütü veya sperm bağışlamamalıdır. Asemptomatik temaslılar, işe gitmek ve okula gitmek gibi rutin günlük aktivitelere devam edebilir (yani karantina gerekmez), ancak sürveyans süresince eve yakın kalmalıdır. Bununla birlikte, okul öncesi çocukları kreş, anaokulu veya diğer grup ortamlarından uzak tutmak tedbirli olabilir.
Halk sağlığı yetkilileri tarafından izleme seçenekleri mevcut kaynaklara bağlıdır. Temaslılar pasif, aktif veya doğrudan izlenebilir.
Pasif izlemede, belirlenen temaslılara izlenecek işaretler/semptomlar, izin verilen faaliyetler ve belirtiler/semptomlar gelişirse halk sağlığı departmanı ile nasıl iletişime geçileceği hakkında bilgi verilir.
Aktif izleme, halk sağlığı görevlilerinin, izleme altındaki bir kişinin kendi bildirdiği belirti/semptomlara sahip olup olmadığını görmek için günde en az bir kez kontrol etmekten sorumlu olduğu zamandır.
Doğrudan izleme, en azından günlük olarak fiziksel olarak ziyaret etmeyi veya hastalık belirtileri için video aracılığıyla görsel olarak incelemeyi içeren bir aktif izleme çeşididir.
Döküntü dışında ilk belirtiler/semptomlar geliştiren bir temaslı izole edilmeli ve sonraki yedi gün boyunca döküntü belirtileri açısından yakından izlenmelidir. Kızarıklık oluşmazsa, temaslı 21 günün geri kalanında vücut sıcaklığı ölçümünün izlenmesine dönebilir. Temaslıda kızarıklık gelişirse, izole edilmeleri ve şüpheli bir vaka olarak değerlendirilmeleri ve maymun çiçeği testi için laboratuvar analizi için bir örnek alınması gerekir.
Maruz kalan sağlık çalışanlarının ve tıbbi görevlilerin izlenmesi
Olası veya doğrulanmış maymun çiçeği olan bir kişiye bakan herhangi bir sağlık çalışanı veya ev üyesi, özellikle son bakım tarihinden sonraki 21 günlük süre içinde, maymun çiçeği enfeksiyonunu düşündürebilecek semptomların gelişmesi konusunda dikkatli olmalıdır. Sağlık çalışanları, tıbbi değerlendirme konusunda yol göstermek için enfeksiyon kontrolü, iş sağlığı ve halk sağlığı yetkililerini bilgilendirmelidir.
Maymun çiçeği veya muhtemelen kontamine materyalleri olan hastalara korunmasız maruz kalan (yani uygun KKD giymeyen) sağlık çalışanlarının asemptomatik olmaları durumunda işten çıkarılmalarına gerek yoktur, ancak maruziyetten sonraki 21 gün boyunca semptomlar için günde en az iki kez sıcaklık ölçümünü içeren aktif gözetime tabi tutulmalıdır. Her gün işe gitmeden önce, sağlık çalışanı ile yukarıdaki gibi ilgili herhangi bir belirti/semptom kanıtı için görüşülmelidir.
Önerilen IPC önlemlerine uyarken maymun çiçeği hastalarına bakan veya onlarla doğrudan veya dolaylı temasta bulunan sağlık çalışanları, yerel halk sağlığı yetkilileri tarafından belirlendiği şekilde kendi kendini izlemeye veya aktif izlemeye tabi tutulabilir.
Maruziyet sonrası aşılama (ideal olarak maruziyetten sonraki dört gün içinde), laboratuvar personeli dahil sağlık çalışanları gibi daha yüksek riskli temaslılar için bazı ülkeler tarafından düşünülebilir.
Seyahatle ilgili temaslı takibi
Halk sağlığı görevlileri, potansiyel riskleri değerlendirmek ve yolcular ve transit sırasında bulaşıcı bir hastayla temas etmiş olabilecek diğer kişilerle temas kurmak için seyahat operatörleri ve diğer yerlerdeki halk sağlığı meslektaşları ile birlikte çalışmalıdır.
Risk iletişimi ve topluluk katılımı ile ilgili hususlar
Maymun çiçeği ile ilgili riskler hakkında iki yönlü iletişim ve risk altındaki ve etkilenen toplulukların önleme, tespit ve bakım konusundaki katılımı, maymun çiçeğinin daha fazla yayılmasını önlemek ve mevcut salgını kontrol etmek için önemlidir.
Bu, hedef kitlelerin hastalığın nasıl bulaştığı, semptomları, önleyici tedbirleri ve şüpheli veya doğrulanmış enfeksiyon durumunda ne yapılması gerektiği konusunda kullandığı kanallar aracılığıyla halk sağlığı tavsiyesi vermeyi içermektedir. Bu, cinsel sağlık klinikleri ve sivil toplum kuruluşları dahil olmak üzere sağlık hizmeti sağlayıcıları ile yakın işbirliği içinde çalışarak, en fazla risk altındaki nüfus gruplarına yönelik topluluk katılımını hedeflemekle birleştirilmelidir.
Risk iletişimi, kamu duyarlılığını tespit eden sosyal dinlemeden elde edilen bilgilerle bilgilendirilmeli ve olası söylentileri ve yanlış bilgileri zamanında ele almalıdır. Erkeklerle cinsel ilişkili erkekler (MSM) gibi belirli grupların herhangi bir şekilde damgalanmasından kaçınılarak sağlık bilgisi ve tavsiyesi sağlanmalıdır.
Kilit mesajlar aşağıdakileri içerir:
Önleme - Cinsel temas da dahil olmak üzere enfekte bir kişiyle doğrudan teması olan biri maymun çiçeği hastalığı kapabilir. Kendini korumaya yönelik adımlar, semptomları olan herhangi biriyle ten tene veya yüz yüze temastan kaçınmayı, daha güvenli seks yapmayı, elleri su ve sabun veya alkol bazlı el ovucu ile temiz tutmayı ve solunum görgü kurallarını korumayı içermektedir.
Tespit ve bakım - İnsanlarda ateş veya rahatsızlık veya hastalık hissi ile birlikte bir kızarıklık oluşursa, sağlık uzmanlarıyla iletişime geçmeli ve maymun çiçeği için test yaptırmalıdırlar. Maymun çiçeği olduğundan şüphelenilen veya onaylanan bir kişi, yara kabukları dökülene kadar izole edilmeli ve oral seks de dahil olmak üzere cinsel ilişkiden kaçınmalıdır. Bu süre zarfında hastalar maymun çiçeği semptomlarını hafifletmek için destekleyici tedavi alabilirler. Maymun çiçeği olan bir kişiye bakan herkes, maske takmak, nesneleri ve dokunulan yüzeyleri temizlemek de dahil olmak üzere uygun kişisel koruyucu önlemleri almalıdır.
Raporlama - Seyahat sırasında veya dönüşte döküntü benzeri herhangi bir hastalık, yakın zamanda yapılan tüm seyahatler, cinsel geçmiş ve çiçek aşısı geçmişi hakkında bilgiler de dahil olmak üzere derhal bir sağlık uzmanına bildirilmelidir. Maymun çiçeği hastalığının endemik olduğu ülkelerde yaşayanlar ve gezginler, maymun çiçeği virüsü taşıyabilecek kemirgenler, keseliler, primatlar (ölü veya canlı) gibi hasta memelilerle temastan kaçınmalı ve yabani av hayvanlarını (çalı eti) yemekten veya ellemekten kaçınmalıdır.
Büyük toplantılarla ilgili hususlar
Maymun çiçeği virüsünün yayılmasının büyük toplantılarda güçlenmesi ile ilgili olarak medya tarafından endişeler dile getirilmiştir. Büyük toplantılar, insanlar arasında yakın, uzun süreli ve sık etkileşimler gerektirdiğinden ve bu da katılımcıları lezyonlar, vücut sıvıları, solunum damlacıkları ve kontamine materyallerle temasa maruz bırakabileceğinden, maymun çiçeği virüsünün bulaşması için elverişli bir ortamı sağlayabilir.
Mevcut maymun çiçeği salgınının kesin bulaşma mekanizmaları hala araştırılmakta ve muhtemelen SARS-CoV-2'ninkinden farklı olsa da, COVID-19'a karşı önerilen genel ihtiyati tedbirlerin de maymun çiçeği virüsü bulaşmasından büyük ölçüde koruma sağlamasının beklendiğini hatırlatmak önemlidir.
Ayrıca, yukarıda ayrıntıları verilen şüpheli, olası ve doğrulanmış vaka tanımına uyan herhangi bir kişi, diğer kişilerle yakın temastan kaçınmalı ve büyük toplantılara katılmamalıdır.
DSÖ, mevcut maymun çiçeği salgınını yakından izlemektedir. Maymun çiçeği vakalarının tespit edildiği bölgelerde bir toplu toplantının düzenlenmesi, ertelenmesi veya iptal edilmesi ile ilgili olarak şu anda özel bir önlem alınması gerekmese de, toplu toplantıların muhtemel katılımcıları ile bilinçli bir karar vermeleri için bilgi paylaşılabilir.
Sağlık bakım ortamlarında klinik yönetim ve enfeksiyon önleme ve kontrol ile ilgili hususlar
Maymun çiçeği olduğundan şüphelenilen veya doğrulanan hastalara bakan sağlık çalışanları standart, temaslı ve damlacık önlemleri almalıdır. Bu önlemler ayakta tedavi hizmetleri ve hastaneler dahil tüm sağlık kuruluşlarında geçerlidir. Standart önlemler arasında el hijyenine sıkı sıkıya uyulması, kontamine tıbbi ekipmanın uygun şekilde kullanılması, çamaşırhane, atık ve çevresel yüzeylerin temizlenmesi ve dezenfeksiyonu yer almaktadır.
Yeterli havalandırma, özel banyo ve personel bulunan tek bir odada şüpheli veya doğrulanmış vakaların derhal izole edilmesi önerilir. Tek kişilik oda yoksa, hastalar arasında en az 1 metre mesafe olacak şekilde kohort (doğrulanmış vaka ile doğrulanmış vaka, şüpheli vaka ile şüpheli vaka) uygulanabilir. Önerilen kişisel koruyucu ekipman (KKD), eldiven, önlük, tıbbi maske ve göz koruması - gözlük veya yüz siperi içermektedir. Hasta ayrıca, sağlık çalışanları veya diğer hastalarla yakın temasta (1m altında) olduğunda, tolere edebiliyorsa tıbbi maske takması konusunda bilgilendirilmelidir. Ek olarak, lezyonlarla olası teması en aza indirmek için lezyonları kapatmak için bir bandaj, çarşaf veya önlük kullanılabilir. KKD, hastanın kabul edildiği izolasyon alanından ayrılmadan önce atılmalıdır.
Aerosol oluşturma prosedürleri (AGP'ler) (yani solunum yolu örneklerinin aspirasyonu veya açık aspirasyonu, bronkoskopi, entübasyon, kardiyopulmoner resüsitasyon) herhangi bir nedenle gerekliyse ve geciktirilemiyorsa, standart uygulama gereği bir solunum cihazı (FFP2 veya EN sertifikalı eşdeğeri veya ABD NIOSH sertifikalı N95), sağlık çalışanları tarafından tıbbi maske yerine kullanılmalıdır.
İzolasyon ve bulaşma temelli önlemler, semptomlar düzelene kadar sürdürülmelidir (dökülen ve iyileşen kızarıklık ve yara kabukların geçmesi dahil).
Spesifik antiviraller (yani, maymun çiçeği için onaylanmış, ancak henüz yaygın olarak mevcut olmayan tecovirimat) dahil olmak üzere farmasötik karşı önlemlerin uygulanması, özellikle şiddetli semptomları olan veya kötü sonuç alma riski altında olabilecek kişiler için araştırma amaçlı veya tedbirli kullanım protokolleri kapsamında düşünülebilir ( bağışıklık baskılanması olanlar gibi). Maymun çiçeği için yakın zamanda onaylanmış ve henüz yaygın olarak bulunmayan bir aşı vardır. Bazı ülkeler, ulusal kılavuza göre kullanılması düşünülebilecek çiçek aşısı ürünlerine sahip olabilir. Aşı ürünlerine yönelik herhangi bir talep, ülkeye bağlı olarak, ulusal makamlar aracılığıyla potansiyel olarak sınırlı miktarlarda mevcut olabilir. Ülkeler, temas sonrası profilaksi olarak yakın temaslıların zamanında aşılanmasını veya temas öncesi aşılama için belirli sağlık çalışanları grupları için düşünmek isteyebilir.
Şu anda mevcut bilgilere dayanarak DSÖ, Üye Devletlerin hem gelen hem de giden yolcular için herhangi bir uluslararası seyahatle ilgili önlem almasını önermemektedir.
DSÖ, önümüzdeki günlerde geçici teknik kılavuz yayınlayacaktır.
Ayrıntılı bilgi için bakınız:
- WHO factsheet on monkeypox
- WHO monkeypox outbreak tool kit
- The UK Health Security Agency News story on 16 May 2022, Monkeypox cases confirmed in England – latest updates
- WHO disease outbreak news, monkeypox, United Kingdom of Great Britain and Northern Ireland, 16 May 2022
- WHO disease outbreak news, monkeypox, United Kingdom of Great Britain and Northern Ireland, 8 July 2021
- WHO disease outbreak news, monkeypox, all items.
- Weekly epidemiological record (WER) no.11, 16 March 2018, Emergence of monkeypox in West Africa and Central Africa 1970-2017
- Nigeria Centre for Disease Control. Monkeypox
- Monkeypox in the United States of America
- OpenWHO. Monkeypox: Introduction. Online training module. 2020. English Français
- OpenWHO. Monkeypox epidemiology, preparedness and response. Extended training. 2021. English Français
- WHO AFRO Weekly Bulletin on Outbreaks and Other Emergencies
- Public Health Agency of Canada confirms 2 cases of monkeypox
- US CDC media statement. CDC and Health Partners Responding to Monkeypox Case in the U.S. 18 May 2022
- Sweden Press Release
- UKHSA monkeypox guidance
- Ministry of Health Portugal Press Release, 18 May 2022
- First draft genome sequence of Monkeypox virus associated with the suspected multi-country outbreak, May 2022 (confirmed case in Portugal)
- Von Magnus P, Andersen EA, Petersen KB, Birch-Andersen A. A pox-like disease in cynomolgus monkeys. Acta Path Microbiol Scand. 1959; 46:159
- Bunge EM, Hoet B, Chen L, Lienert F, Weidenthaler H, Baer LR, et al. (2022) The changing epidemiology of human monkeypox—A potential threat? A systematic review. PLoS Negl Trop Dis 16(2): e0010141. https://doi.org/10.1371/journal.pntd.0010141

