ENDEMİK OLMAYAN BİRDEN FAZLA ÜLKEDE GÖRÜLEN MAYMUN ÇİÇEK HASTALIĞI (MONKEYPOX) SALGINI - GÜNCELLEME
13 Mayıs 2022'den bu yana, dört DSÖ bölgesinde, maymun çiçek virüsü için endemik olmayan 23 Üye Devletten DSÖ'ye maymun çiçek vakası bildirilmiştir. Epidemiyolojik araştırmalar devam etmektedir. Şimdiye kadar bildirilen vakaların büyük çoğunluğunun endemik bir bölgeyle yerleşik bir seyahat bağlantısı yoktur ve birinci basamak veya cinsel sağlık hizmetlerine başvurulması aracılığıyla ortaya çıkmıştır.
29 Mayıs 2022
Özet olarak salgın
13 Mayıs 2022'den bu yana, dört DSÖ bölgesinde, maymun çiçek virüsü için endemik olmayan 23 Üye Devletten DSÖ'ye maymun çiçek vakası bildirilmiştir. Epidemiyolojik araştırmalar devam etmektedir. Şimdiye kadar bildirilen vakaların büyük çoğunluğunun endemik bir bölgeyle yerleşik bir seyahat bağlantısı yoktur ve birinci basamak veya cinsel sağlık hizmetlerine başvurulması aracılığıyla ortaya çıkmıştır. Endemik bir bölgeye doğrudan seyahat bağlantısı olmayan doğrulanmış ve şüphelenilen maymun çiçek vakalarının tanımlanması atipiktir. Ülkeler tarafından DSÖ'ye bildirilen ilk vakaların erken epidemiyolojisi, vakaların esas olarak erkeklerle cinsel ilişkiye giren erkekler (MSM) arasında rapor edildiğini göstermektedir. Endemik olmayan bir ülkede bir maymun çiçeği vakası salgın olarak kabul edilir. Endemik olmayan birkaç ülkede eş zamanlı olarak maymun çiçeğinin aniden ortaya çıkması, yakın zamanda artan olayların yanı sıra bir süredir tespit edilmemiş bir bulaşma olabileceğini düşündürmektedir.
Hastalık Salgın Haberlerinin güncel olanı, daha önce yayınlanmış olan 21 Mayıs Hastalık Salgın Haberlerinin bir güncellemesidir. Bu baskı, salgın için yakın zamanda yayınlanan DSÖ klavuzluğu hakkında bilgi sunmaktadır. Hastalığın epidemiyolojisinin tanımı gibi arka plan bilgileri çoğunlukla değişmeden kalmıştır.
Salgının tanımı
26 Mayıs itibariyle, DSÖ'ye kümülatif olarak toplam 257 laboratuvarca doğrulanmış vaka ve yaklaşık 120 şüpheli vaka bildirilmiştir. Herhangi bir ölüm vakası rapor edilmemiştir.
Durum hızla gelişmekte olup DSÖ, endemik olmayan ülkelerde ve yakın zamanda vaka bildirmemiş endemik olduğu bilinen ülkelerde sürveyans genişledikçe tespit edilen daha fazla vaka olacağını beklemektedir.
Acil eylemlerde aşağıdakilere odaklanmalıdır:
- Maymun çiçeği için en fazla risk altında olabilecek kişilere doğru bilgi sağlamak.
- Risk altındaki gruplar arasında daha fazla yayılmayı durdurmak.
- ön saflardaki sağlık çalışanlarını korumak.
Tablo 1. 13 Mayıs - 26 Mayıs 2022 tarihleri arasında saat 17:00 (CEST) itibariyle DSÖ'ye bildirilen endemik olmayan ülkelerdeki maymun çiçeği vakaları
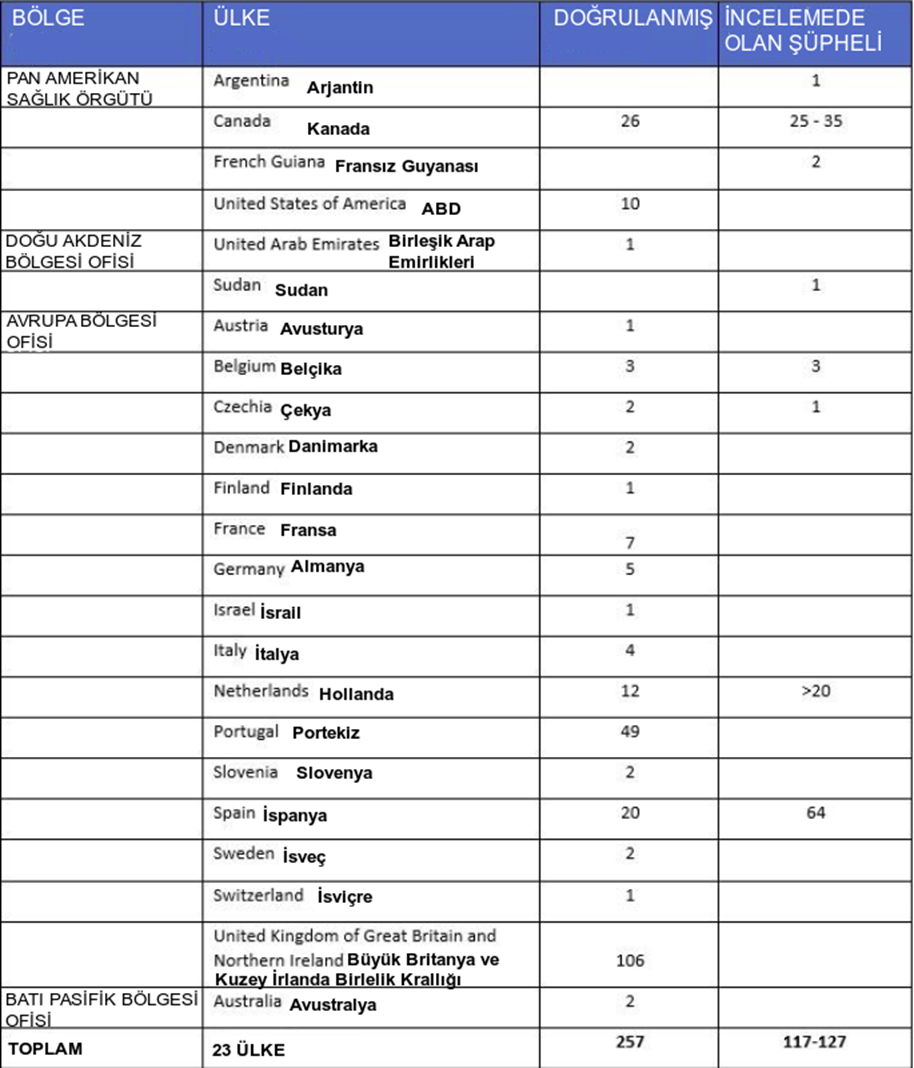
Endemik olmayan ülkelerin vaka bildirmesine ek olarak DSÖ, Afrika bölgesindeki endemik ülkelerdeki vakalar için yerleşik sürveyans mekanizmaları (IDSR) aracılığıyla devam eden salgınların durumu hakkında güncellemeler almaya devam etmektedir. Endemik ülkelerde laboratuvarın güçlendirilmesi, şüpheli vakaların doğrulanmasını sağlamak için bir önceliktir.
Tablo 2. Endemik ülkelerde maymun çiçeği vakaları
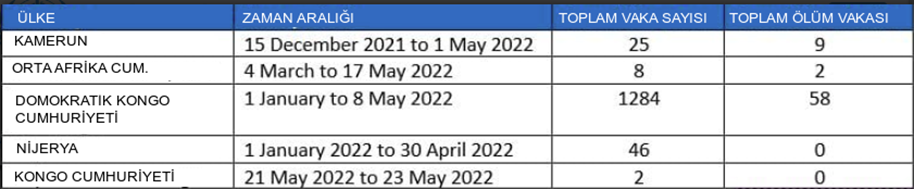
Ayrıntılı bilgi için lütfen Salgınlar ve Diğer Acil Durumlar hakkında DSÖ’nün AFRO Haftalık Bültenine bakınız.
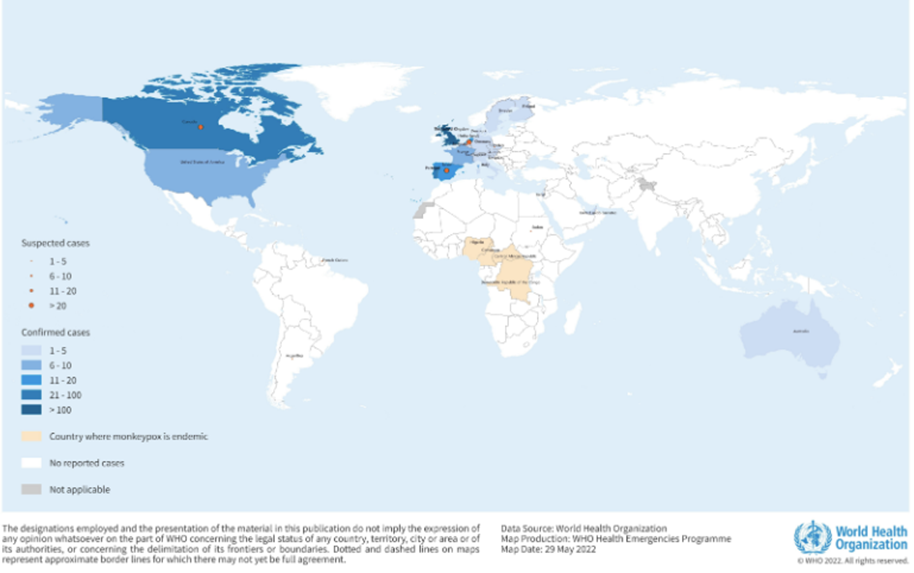
Şekil 1. Endemik olmayan ülkelerde doğrulanmış ve şüphelenilen maymun çiçeği vakalarının 13-26 Mayıs 2022 tarihi ve saat 5:00 (CEST) itibariyle coğrafi dağılımı.
Hastalığın epidemiyolojisi
Monkeypox, klinik olarak daha az şiddetli olmasına rağmen, geçmişte çiçek hastalarında görülenlere çok benzer semptomları olan viral bir zoonozdur (hayvanlardan insanlara bulaşan bir virüs). Söz konusu bu hastalığa Poxviridae familyasının ortopoksvirüs cinsine ait olan maymun çiçeği virüsü neden olur. Maymun çiçeği virüsünün iki türü vardır: Batı Afrika türü ve Kongo Havzası (Orta Afrika) türü. Maymun çiçeği adı, virüsün 1958 yılında Danimarka'daki bir laboratuvarda maymunlarda ilk keşfinden gelmektedir. İlk insan vakası 1970 yılında Demokratik Kongo Cumhuriyeti'nde bir çocukta tespit edilmiştir.
Monkeypox virüsü bir kişiden diğerine lezyonlar, vücut sıvıları, solunum damlacıkları ve yatak örtüsü gibi kontamine materyallerle yakın temas yoluyla bulaşır. Maymun çiçeğinin kuluçka süresi genellikle 6 ila 13 gün arasındadır, ancak 5 ila 21 gün arasında değişebilir.
Maymun çiçeği virüsüne duyarlı olarak çeşitli hayvan türleri tanımlanmıştır. Maymun çiçeği virüsünün doğal seyri hakkında belirsizlik devam etmektedir ve kesin rezervuar(lar)ı ve virüs dolaşımının doğada nasıl sürdürüldüğünü belirlemek için daha fazla çalışmaya ihtiyaç vardır. Yeterince pişirilmemiş et ve enfekte hayvanların diğer hayvansal ürünlerini yemek olası bir risk faktörüdür.
Monkeypox genellikle kendi kendini sınırlar, ancak endemik olmayan ülkelerde yaşayan insanlar arasında, bu popülasyonlarda virüs daha önce tanımlanmadığından, maymun çiçeğine karşı çok az bağışıklık olması muhtemeldir. Maymun çiçeği virüsünün iki türü vardır: Batı Afrika türü ve Kongo Havzası (Orta Afrika) türü. Kongo Havzası bölümü, daha önce yaklaşık %10'a varan vaka ölüm oranı (CFR) ile daha sık ciddi hastalığa neden oluyor gibi görünmektedir. Şu anda, Demokratik Kongo Cumhuriyeti şüpheli vakalar arasında %3 civarında bir CFR bildirilmektedir. Batı Afrika türü geçmişte, Afrika ortamında genellikle daha genç bir popülasyonda yaklaşık %1'lik bir genel düşük CFR ile ilişkilendirilmiştir. 2017'den bu yana, Batı Afrika'da maymun çiçeği olan kişilerin az sayıda ölümü, genç yaş veya tedavi edilmemiş bir HIV enfeksiyonu ile ilişkilendirilmiştir.
Tarihsel olarak, çiçek hastalığına karşı aşılamanın maymun hastalığına karşı çapraz koruyucu olduğu gösterilmişti. Bununla birlikte, dünya çapında 40 veya 50 yaşın altındaki popülasyonlar, önceki çiçek hastalığı aşılama programlarının sağladığı korumadan artık faydalanmadığından, çiçek aşısından bağışıklık yaşlı kişilerle sınırlı olacaktır. Ek olarak, aşılamadan bu yana koruma zamanla azalmış olabilir.
Maymun çiçeği için sırasıyla 2019 ve 2022'de farklı ülkelerde bir çiçek aşısı (MVA-BN) ve bir spesifik tedavi (tecovirimat) onaylanmış olsa da, bu karşı önlemler henüz çoğu ülkede yaygın olarak mevcut değildir ve bazılarında hiç bulunmamaktadır.
Halk sağlığı yanıtı
- Kapsamlı vaka bulma ve temaslı izleme, laboratuvar incelemesi, klinik yönetim ve destekleyici bakım ile sağlanan izolasyon dahil olmak üzere vakaları tespit eden endemik olmayan ülkelerde daha fazla halk sağlığı araştırmaları devam etmektedir.
- Polimeraz zincir reaksiyonu (PCR) testleri gibi maymun çiçeği için özel tanı testleri şimdiye kadar bu çok ülkeli salgında maymun çiçeği virüsünün Batı Afrika türünün mevcut olduğunu bulmuştur. Bu salgında dolaşan maymun çiçeği virüsünü daha fazla karakterize etmek için mümkün olduğunda genomik dizileme yapılmaktadır. Birkaç Avrupa ülkesi (Belçika, Fransa, Almanya, Hollanda ve Portekiz), mevcut salgın için maymun çiçek virüsünün tam uzunlukta veya taslak genom dizilerini yayınlamıştır. Araştırmalar devam ederken, ön veriler, genomların Batı Afrika maymun çiçek virüsü grubuna ait olduğunu doğrulamaktadır.
- Varsa, çiçek hastalığı ve maymun çiçeği aşıları, yakın temaslıları yönetmek için sınırlı sayıda ülkede uygulanmaktadır. Çiçek aşılarının maymun hastalığına karşı koruyucu olduğu gösterilmiş olsa da, maymun çiçeğinin önlenmesi için onaylanmış bir aşı da vardır. Bu aşı, vaccinia virüsünün bir türüne (jenerik olarak modifiye edilmiş aşı Ankara Bavyera Nordic suşu veya MVA-BN olarak bilinir) dayanmaktadır. Bu aşı, Kanada ve Amerika Birleşik Devletleri'nde maymun çiçeğinin önlenmesi için onaylanmıştır. Avrupa Birliği'nde bu aşı çiçek hastalığının önlenmesi için onaylanmıştır. DSÖ, çiçek hastalığı ve maymun çiçek hastalığı aşılarına ilişkin en son verileri gözden geçirmek ve bu aşıların nasıl ve hangi koşullarda kullanılması gerektiği konusunda rehberlik sağlamak üzere uzmanları bir araya getirmiştir.
- DSÖ, aşağıdakiler hakkında hızlı geçici kılavuz yayınlamıştır:
- Optimal klinik bakım sağlamak amacıyla vakaları ve kümeleri hızla belirlemek için maymun çiçeği için gözetim, vaka araştırması ve temaslı takibi, daha fazla bulaşmayı önlemek için vakaları izole etmek, yakın temaslıları belirlemek ve yönetmek, ön saflardaki sağlık çalışanlarını korumak ve etkili kontrol ve önleme tedbirlerini uyarlamak. Bu geçici kılavuz, vaka tanımlarını içerir.
- Enfeksiyonun zamanında ve doğru bir şekilde teyit edilmesini sağlamak, salgın araştırmalarını ve bulaşma zincirlerinin kırılmasını desteklemek ve salgını kontrol etmek ve durdurmak için maymun çiçek virüsü için laboratuvar testlerinin yapılması
- Monkeypox: Bu salgının ilk aşamalarında daha yüksek risk altındaki kişiler için risk iletişiminin ve topluluk katılım mesajlarının geliştirilmesini desteklemek için eşcinsel, biseksüel ve MSM için halk sağlığı tavsiyesi sağlanmaktadır.
Maymun çiçek hastalığının klinik yönetimi ve enfeksiyon önleme ve kontrolü (IPC), maymun çiçek hastalığı için aşılar ve bağışıklama ve risk iletişimi ve toplum katılımı hakkında sağlık yetkilileri için DSÖ geçici kılavuzu kısa süre içinde yayınlanacaktır.
DSÖ risk değerlendirmesi
Şu anda, maymun çiçeği vakalarının ve kümelerinin, çok farklı DSÖ coğrafi bölgelerinde ve Batı veya Orta Afrika'daki endemik olmayan ülkelerle bilinen epidemiyolojik bağlantıları olmadan eşzamanlı olarak ilk kez bildirildiği göz önüne alındığında, küresel düzeyde genel halk sağlığı riski orta derece olarak değerlendirilmektedir. Vakalar esas olarak MSM arasında rapor edilmiştir. Ek olarak, birçok sporadik vakanın ani görünümü ve geniş coğrafi kapsamı, yaygın insandan insana bulaşmanın halihazırda devam ettiğini ve virüsün birkaç hafta veya daha uzun süredir tanınmadan dolaşımda olabileceğini gösteriyor.
Bu virüs kendini bir insan patojeni olarak belirleme fırsatını kullanırsa ve küçük çocuklar ve bağışıklığı baskılanmış kişiler gibi ciddi hastalık riski yüksek gruplara yayılırsa halk sağlığı riski yüksek olabilir; Nüfusun büyük bir kısmı maymun çiçeği virüsüne karşı savunmasızdır, çünkü bazı çapraz koruma sağlayan çiçek aşısı 1980'den beri veya bazı ülkelerde daha önce durdurulmuştur.
Şu anda sınırlı epidemiyolojik ve laboratuvar bilgisi bulunmaktadır ve şu anda rapor edilen vakaların sayısı, kısmen aşağıdakilerden dolayı muhtemelen olduğundan daha az tahmin edilmektedir:
- Lokalize döküntü ve lenfadenopati ile birçok vakada nispeten hafif semptomlar, öyle ki birçok kişi doktora baş vuramayabilir
- daha önce sadece birkaç ülkede bilinen bir enfeksiyonun sağlık çalışanları tarafından klinik olarak erken teşhis edilmemesi;
- Üye Devletlerin yeni sürveyans mekanizmalarını kurmak ve büyütmek için ihtiyaç duyduğu süre
- ve yaygın olarak bulunan tanı testleri, reaktifler ve diğer malzemelerin eksikliği.
Bulaşmayı önlemek için uygun kişisel koruyucu ekipman (KKD) giymedikleri takdirde sağlık çalışanları için potansiyel bir risk vardır. Mevcut salgında rapor edilmemesine rağmen, sağlık hizmetleriyle ilişkili maymun çiçeği enfeksiyonlarının riski geçmişte belgelenmiştir.
Daha önceki salgınlardaki vakalar arasındaki ölümlerin çocuklar arasında daha sık meydana geldiği ve özellikle şiddetli hastalık riski altında bulunan HIV enfeksiyonunun kontrol altına alınamadığı kişiler de dahil olmak üzere bağışıklığı baskılanmış bireyler arasında daha sık meydana geldiği rapor edildiğinden, hastalığa karşı hassas nüfus gruplarına daha geniş yayılımla daha büyük sağlık etkisi potansiyeli vardır.
Ayrıca, potansiyel olarak diğer popülasyon grupları da dahil olmak üzere, tanımlanmamış bulaşma zincirlerine sahip başka vakaların tespit edilme olasılığı yüksektir. Birkaç DSÖ bölgesinde maymun çiçeği vakaları bildiren bir dizi ülke ile, daha fazla ülkenin vakaları tespit etmesi çok muhtemeldir. Maymun çiçeği lezyonları genellikle ağızda olduğu kadar vücudun birçok yerinde veya tümünde ciltte meydana geldiğinden, aile içinde veya yüz-yüze de dahil olmak üzere cildden-cilde veya ağızdan-cilde temas veya kontamine malzemelerle (ör. çarşaf, yatak takımı, giysi veya mutfak eşyaları) temas yoluyla cinsel partnerlerle yakın fiziksel temas sonucu virüsün daha fazla yayılma riski yüksektir.
Bununla birlikte, şu anda, genel halk için risk düşük görünmektedir. Bununla birlikte, risk altındaki gruplar arasında daha fazla yayılmayı kontrol altına almak, genel nüfusa yayılmayı önlemek ve şu anda endemik olmayan ülkelerde klinik bir durum ve halk sağlığı sorunu olarak maymun çiçek hatalığı oluşumunu önlemek için ülkelerin acilen harekete geçmesi gerekmektedir.
DSÖ tavsiyesi
Halihazırda etkilenen ve diğer Üye Devletlerde ek vakaların ve daha fazla yayılmanın belirlenmesi muhtemeldir. Ülkeler, vücudun etkilenen tüm bölgelerinde -ateş, genişlemiş lenf düğümleri, baş ağrısı, sırt ağrısı, kas ağrıları veya yorgunluk gibi - ardışık aşamalarla ilerleyen (maküller, papüller, veziküller, püstüller, kabuklar) bir döküntü ile başvuran hastalarla ilgili sinyaller konusunda tetikte olmalıdır.
Bu mevcut salgın sırasında, birçok kişi, ağrılı bölgesel lenfadenopati ile ilişkili – bazen ikincil enfeksiyon ile – lokalize döküntü – oral, peri-genital ve/veya peri-anal dağılım ile başvurmaktadır. Bu kişiler, birinci basamak, ateş klinikleri, cinsel sağlık hizmetleri, seyahat sağlık klinikleri, bulaşıcı hastalık birimleri, acil servisler, dermatoloji klinikleri, kadın doğum ve jinekoloji ve diş hizmetleri dahil ancak bunlarla sınırlı olmamak üzere çeşitli toplum ve sağlık hizmetlerine başvurabilirler. Potansiyel olarak etkilenen toplulukların yanı sıra sağlık hizmeti sağlayıcıları ve laboratuvar çalışanları arasında farkındalığın arttırılması, daha fazla ikincil vakanın belirlenmesi ve önlenmesi ve mevcut salgının etkin yönetimi için esastır.
Şüpheli vaka tanımını karşılayan herhangi bir kişiye test önerilmelidir. Test etme kararı, enfeksiyon olasılığının değerlendirilmesiyle bağlantılı olarak hem klinik hem de epidemiyolojik faktörlere dayanmalıdır. Deri döküntülerine neden olan çeşitli koşullar nedeniyle ve bu salgında klinik görünüm daha sıklıkla atipik olabileceğinden, özellikle atipik bir görünümü olan vakalar için maymun çiçek hastalığını yalnızca klinik görünüm temelinde ayırt etmek zor olabilir. Maymun çiçek hastalığı şüphesi olan herhangi bir hasta araştırılmalı ve doğrulanırsa lezyonları kabuklanana, kabuk düşene ve altında yeni bir deri tabakası oluşana kadar izole edilmelidir. İzolasyon, enfekte kişinin izole edilmesi ve uygun şekilde bakılması koşuluyla, bir sağlık kuruluşunda veya evde gerçekleşebilir. Maymun çiçeğinden potansiyel olarak etkilenen bireylerin ve toplulukların gereksiz yere damgalanmasını önlemek için her türlü çaba gösterilmelidir.
Sürveyans ve raporlamaya ilişkin hususlar
Daha fazla detay için lütfen bakınız; Monkeypox için DSÖ Sürveynası, vaka incelemesi ve temaslı takibi: Geçici kılavuz, 22 Mayıs 2022.
Sürveyans
Mevcut bağlamda maymun çiçeği için sürveyansın ve vaka araştırmasının temel hedefleri, klinik bakım sağlamak ve daha fazla bulaşmayı önlemek için vakaları izole etmek üzere vakaları ve enfeksiyon kümelerini ve enfeksiyon kaynaklarını mümkün olan en kısa sürede hızlı bir şekilde belirlemek ve en yaygın olarak tanımlanan bulaşma yollarına dayalı olarak etkili kontrol ve önleme tedbirlerini uyarlamak. Endemik olmayan ülkelerde, bir vaka salgın olarak kabul edilir. Tek bir maymun çiçeği vakası ile ilişkili halk sağlığı riskleri nedeniyle, klinisyenler, diğer potansiyel teşhisleri araştırıp araştırmadıklarına bakılmaksızın, şüpheli vakaları derhal yerel veya ulusal halk sağlığı yetkililerine ulusal raporlama protokollerine göre bildirmelidir. Vaka tanımlarına (yukarıda paylaşılan bağlantı, halk sağlığı yanıtı altında) veya ulusal olarak uyarlanmış vaka tanımlarına göre vakalar derhal rapor edilmelidir. Muhtemel ve teyit edilmiş vakalar, Uluslararası Sağlık Tüzüğü (UST 2005) kapsamında UST ulusal odak noktaları (NFP'ler) aracılığıyla derhal DSÖ'ye bildirilmelidir.
Ülkeler, birinci basamak, ateş klinikleri, cinsel sağlık hizmetleri, seyahat sağlığı klinikleri, enfeksiyon hastalıkları birimleri, acil servisler, kadın hastalıkları ve doğum, dermatoloji klinikleri dahil ancak bunlarla sınırlı olmamak üzere çeşitli toplum ve sağlık bakım ortamlarında, genellikle ateşle ilişkili olağandışı döküntü, veziküler veya püstüler lezyonlar veya lenfadenopati ile başvuran hastalarla ilgili sinyaller konusunda tetikte olmalıdır. Döküntü benzeri hastalık için sürveyans yoğunlaştırılmalı ve doğrulayıcı PCR testi için deri lezyonu örneklerinin toplanması için rehberlik sağlanmalıdır. Klinisyenler, yakın zamanda seyahat etmiş veya yakın zamanda seyahat etmiş biriyle temas halinde olabilecek ilgili semptom ve belirtileri olan herhangi bir hasta için tetikte olmalıdır. Bu, endemik ülkelerden ve özellikle şu anda Nijerya'dan seyahati veya yakın zamanda maymun çiçeğinin bildirildiği diğer ülkelerden seyahat de dahil ancak bunlarla sınırlı değildir. Yakın zamanda, ister yerel olarak isterse seyahat ile bağlantılı olarak, birden fazla cinsel partnerle yakın kişisel temasta bulunan kişiler risk altında olabilir. Salgın ortaya çıktıkça risk altında olduğu belirlenen topluluklar için sosyal yardım faaliyetleri başlatılmalıdır. Şu anda, buna, MSM'nin sosyal ağlarına ve yakın bağlantılarına erişim dahildir. Herhangi bir toplulukta tanımlanan ilk maymun çiçek hastalığı vakasının, yerel olarak yakın kişisel temas yoluyla enfeksiyon kapmış olabileceğini belirtmek önemlidir. Sınırlı durumlarda, yakın zamanda av eti veya yabani hayvan etinin hazırlanması veya tüketilmesi de bir risk teşkil edebilir.
Raporlama
Vaka raporları asgari olarak aşağıdaki bilgileri içermelidir: rapor tarihi; raporlama yeri; vkanın adı, yaşı, cinsiyeti ve ikametgahı; ilk semptomların başlama tarihi; konum ve seyahat tarihlerini içeren son seyahat geçmişi; olası veya teyit edilmiş bir vakaya yakın zamanda maruz kalma; muhtemel veya teyit edilmiş vaka ile ilişki ve temasın niteliği (ilgili olduğunda); çoklu ve/veya anonim cinsel partnerlerin yakın geçmişi; çiçek hastalığı veya maymun çiçek hastalığı aşı durumu; döküntü varlığı; vaka tanımına göre diğer klinik belirti veya semptomların varlığı; klinik tanı ve laboratuvar doğrulama tarihi (yapıldığı durumlarda); doğrulama yöntemi (yapıldığı yerde); genomik karakterizasyon (varsa); özellikle vaka tanımına göre yaygın döküntü nedenlerini dışlamak için diğer ilgili klinik veya laboratuvar bulguları; hastaneye yatırılıp yatırılmadığı; hastaneye yatış tarihi (ilgili olduğunda); ve raporlama sırasındaki sonuç.
Küresel bir vaka raporlama formu geliştirilme aşamasındadır.
Vaka soruşturmasıyla ilgili hususlar
Gerekçe
İnsan maymun çiçeği salgınları sırasında, enfekte kişilerle yakın fiziksel temas, maymun çiçeği virüsü enfeksiyonu için en önemli risk faktörüdür. Maymun çiçeğinden şüpheleniliyorsa, araştırma şunları içermelidir:(i) uygun enfeksiyon önleme ve kontrol (IPC) önlemleri kullanılarak hastanın klinik muayenesi, (ii) hastayı olası enfeksiyon kaynakları ve hasta topluluğu ve temaslılarında benzer hastalıkların varlığı hakkında sorgulamak ve (iii) maymun çiçeği hastalığının laboratuvar incelemesi için örneklerin güvenli bir şekilde toplanması ve gönderilmesi. Elde edilecek minimum veriler 'Raporlama' başlığı altında yer almaktadır. Virüse maruziyet araştırması, semptomların başlamasından önceki 21 güne kadar olan dönemi kapsamalıdır. Maymun çiçeği şüphesi olan herhangi bir hasta, varsayılan ve bilinen bulaşıcı dönemlerde, yani hastalığın sırasıyla prodromal ve döküntü evrelerinde izole edilmelidir. Şüpheli vakaların laboratuvarca doğrulanması önemlidir ancak halk sağlığı eylemlerinin uygulanmasını geciktirmemelidir. Hastanın çevresinde veya temaslılar arasında benzer bir hastalığın varlığından şüphelenilmesi durumunda daha fazla araştırılmalıdır ("geriye dönük temas takibi" olarak da bilinir).
Aktif araştırma ile bulunan retrospektif vakalar artık maymun çiçeği klinik semptomlarına sahip olmayabilir (akut hastalıktan kurtulmuşlardır), ancak yara izi ve diğer sekeller sergileyebilir. Aktif olanlara ek olarak geriye dönük vakalardan epidemiyolojik bilgi toplamak önemlidir. Maymun çiçeği şüphesi olan kişilerden veya maymun çiçeği virüsü enfeksiyonu şüphesi olan hayvanlardan alınan numuneler, uygun donanıma sahip laboratuvarlarda çalışan eğitimli personel tarafından güvenli bir şekilde ele alınmalıdır. Numune paketleme ve test laboratuvarlarına nakliye sırasında bulaşıcı maddelerin taşınmasına ilişkin ulusal ve uluslararası düzenlemelere kesinlikle uyulmalıdır. Laboratuvar test kapasitesini değerlendirmek için dikkatli bir planlama gereklidir. Klinik laboratuvarlar, laboratuvar çalışanları için riski en aza indirebilmeleri ve uygun olduğunda klinik bakım için gerekli olan laboratuvar testlerini güvenli bir şekilde gerçekleştirebilmeleri için şüpheli veya doğrulanmış maymun çiçeği olan kişilerden alınacak numuneler hakkında önceden bilgilendirilmelidir.
Temaslı takibiyle ilgili hususlar
Gerekçe
Temaslı takibi, maymun çiçeği virüsü gibi bulaşıcı hastalık patojenlerinin yayılmasını kontrol etmek için önemli bir halk sağlığı önlemidir. Bulaşmanın kesilmesine izin verir ve ayrıca ciddi hastalık geliştirme riski daha yüksek olan kişilerin maruziyetlerini daha hızlı belirlemelerine yardımcı olabilir, böylece sağlık durumları izlenebilir ve semptomatik hale gelirlerse daha hızlı tıbbi bakım talep edebilirler. Mevcut durumda, şüpheli bir vaka tespit edilir edilmez temaslı tanımlama ve temaslı takibi başlatılmalıdır. Tüm bu kişilerin isimlerini ve iletişim bilgilerini ortaya çıkarmak için vakalarla görüşülmelidir. Temaslılar, kimlik tespitinden sonraki 24 saat içinde bilgilendirilmelidir.
Temaslı tanımı
Temaslı kişi, kaynak vakanın ilk semptomlarının başlamasıyla başlayan ve tüm yara kabuklarının dökülmesiyle sona eren dönemde, olası veya doğrulanmış bir maymun çiçeği vakası ile aşağıdaki maruziyetlerden bir veya daha fazlasına maruz kalmış kişi olarak tanımlanır:
- herhangi bir cinsel temas dahil olmak üzere doğrudan fiziksel temas veya yakın kişisel temas
- yüz yüze maruz kalma (uygun KKD'si olmayan sağlık çalışanları dahil)
- giysi veya yatak örtüsü gibi kontamine malzemelerle temas
Temaslı kimlik saptama
Vakalardan, hane halkı, yakın eşler ve cinsel temaslar dahil olmak üzere farklı bağlamlardaki temasları ve ayrıca geniş birey ağlarının katılımcıları riske atabilecek fiziksel temas içeren faaliyetlerde bulunabileceği etkinlikler ve sosyal toplantılar, festivaller, spor, barlar veya restoranlar ve diğer toplanma yerleri, kapalı bir araçta ulaşım veya seyahat, sağlık hizmetleri (laboratuvara maruz kalma dahil), iş yeri, ibadethane, okul/kreş ve diğer hatırlanan etkileşimler dahil temaslıları belirlemeleri istenebilir. Örneğin, katılım listeleri ve yolcu bildirimleri, kişileri tanımlamak için daha fazla kullanılabilir.
Temaslı izleme
Temaslılar, enfeksiyöz dönem boyunca bir hastayla son temastan itibaren 21 günlük bir süre boyunca belirti/semptomların başlangıcına ilişkin en az günlük seyirde izlenmelidir. Endişe verici işaretler/semptomlar arasında kendini iyi hissetmeme, baş ağrısı, ateş, titreme, ağız veya boğaz ağrısı, halsizlik, yorgunluk, döküntü ve lenfadenopatiyi (şişmiş veya iltihaplı lenf düğümleri) içermektedir. Temaslılar vücut sıcaklıklarını günde iki kez ölçmelidir. Asemptomatik temaslılar, semptom sürveyansı altındayken kan, hücre, doku, organ, anne sütü veya sperm bağışlamamalıdır. Asemptomatik temaslılar, işe gitmek ve okula gitmek gibi rutin günlük aktivitelere devam edebilir (yani karantina gerekmez), ancak sürveyans süresince eve yakın kalmalıdır. Bununla birlikte, okul öncesi çocukları kreş, anaokulu veya diğer grup ortamlarından uzak tutmak tedbirli olabilir.
Halk sağlığı yetkilileri tarafından izleme seçenekleri mevcut kaynaklara bağlıdır. Temaslılar pasif, aktif veya doğrudan izlenebilir.
Kendi kendini izlemede, belirlenen temaslılara izlenecek işaretler/semptomlar, izin verilen faaliyetler ve belirtiler/semptomlar gelişirse halk sağlığı departmanı ile nasıl iletişime geçileceği hakkında bilgi verilir.
Aktif izleme, halk sağlığı görevlilerinin, izleme altındaki bir kişinin kendi bildirdiği belirti/semptomlara sahip olup olmadığını görmek için günde en az bir kez kontrol etmekten sorumlu olduğu zamandır.
Doğrudan izleme, en azından günlük ev ziyaretlerini veya güvenli bir şekilde yapılabiliyorsa bir sağlık kuruluşuna veya halk sağlığı birimine katılmayı veya izlenen kişiyi hastalık belirtileri için video aracılığıyla görsel olarak incelemeyi içeren bir aktif izleme çeşididir.
Döküntü dışında ilk belirtiler/semptomlar geliştiren bir temaslı izole edilmeli ve sonraki yedi gün boyunca döküntü belirtileri açısından yakından izlenmelidir. Kızarıklık oluşmazsa, temaslı 21 günün geri kalanında vücut sıcaklığı ölçümünün izlenmesine dönebilir. Temaslıda döküntü gelişirse, izole edilmeli veya uygun şekilde kendi kendini izole etmeli,şüpheli bir vaka olarak değerlendirilmeli ve maymun çiçeği testi için laboratuvar analizi için bir örnek toplanmalıdır.
Maruz kalan sağlık çalışanlarının ve tıbbi görevlilerin izlenmesi
Doğrudan hasta teması olmadan bile potansiyel olarak kontamine olmuş materyallerin yönetimi de dahil olmak üzere, olası veya doğrulanmış maymun çiçeği olan bir kişiye bakan herhangi bir sağlık çalışanı veya ev üyesi, özellikle son bakım tarihinden sonraki 21 günlük süre içinde, maymun çiçeği enfeksiyonunu düşündürebilecek semptomların gelişmesi konusunda dikkatli olmalıdır. Sağlık çalışanları, tıbbi değerlendirme konusunda yol göstermek için enfeksiyon kontrolü, iş sağlığı ve halk sağlığı yetkililerini bilgilendirmelidir.
Maymun çiçeği hastalarına korunmasız maruz kalan (yani uygun KKD giymeyen) veya muhtemelen kontamine materyallerle temas eden sağlık çalışanlarının izleme süresi boyunca semptomları yoksa, işten çıkarılmaları gerekmez, ancak, maruziyetten sonraki 21 gün boyunca semptomlar için günde en az iki kez sıcaklık ölçümünü içeren aktif gözetime tabi tutulmalıdır. Her gün işe gitmeden önce, sağlık çalışanı ile yukarıdaki gibi ilgili herhangi bir belirti/semptom kanıtı için görüşülmelidir.
Maymun çiçeği hastalarına bakan veya önerilen enfeksiyon kontrol önlemlerine uyarken onlarla doğrudan veya dolaylı temasta bulunan sağlık çalışanları, yerel halk sağlığı yetkilileri tarafından belirlendiği şekilde kendi kendini izlemeye veya aktif izlemeye tabi tutulabilir.
Temaslıların ve/veya sağlık personelinin aşılanması
Bazı ülkeler, ulusal kılavuza göre kullanılması düşünülebilecek maymun çiçeği veya çiçek hastalığı aşısına sahip olabilir. Mümkün olan yerlerde, ülkeler, temas sonrası profilaksi olarak yakın temaslıların zamanında aşılanmasını düşünebilir. Yerel olarak temin edilebilen maymun çiçeği veya çiçek hastalığı aşısı ile (ideal olarak maruziyetten sonraki 4 gün içinde) temas sonrası aşılama, aynı evde yaşayan aile, yakın kişisel veya cinsel temaslar veya uygun KKD giymeden maruz kalan sağlık çalışanları gibi daha yüksek riskli temaslar için bazı ülkeler tarafından düşünülebilir. Aşılama ve hangi aşının kullanılacağına ilişkin kararlar ulusal kılavuza dayanmalıdır. Maymun çiçeği hastalarının temaslıları için aşılama konusundaki bireysel kararlar, halk sağlığı rehberliğine, risk-fayda değerlendirmesine ve bir sağlık hizmeti sağlayıcısı ile hasta teması arasında paylaşılan klinik karar vermeye dayanmalıdır. Laboratuvar personeli veya risk altındaki diğer kişiler de dahil olmak üzere bazı sağlık çalışanları için temas öncesi aşılama da düşünülebilir.
Herhangi bir aşı talebi, ulusal düzeyde sağlık yetkilileri aracılığıyla yönlendirilmelidir.
Seyahatle ilgili temaslı takibi
Halk sağlığı görevlileri, potansiyel riskleri değerlendirmek ve yolcular veya transit sırasında bulaşıcı bir hastayla temas etmiş olabilecek diğer kişilerle temas kurmak için seyahat operatörleri ve diğer yerlerdeki halk sağlığı meslektaşlarıyla birlikte çalışmalıdır.
Kısa süre içinde küresel bir kişi izleme formu sunulacaktır.
Risk iletişimi ve topluluk katılımı ile ilgili hususlar
Maymun çiçeği ile ilgili riskleri iletmek ve risk altındaki ve etkilenen topluluklar, sivil toplum kuruluşları ve cinsel sağlık klinikleri de dahil olmak üzere sağlık hizmeti sağlayıcıları ile önleme, tespit ve bakım konularında iletişim kurmak, daha fazla ikincil vakanın önlenmesinde ve mevcut salgının etkin yönetiminde önemlidir.
Hastalığın nasıl bulaştığına, semptomlarına ve önleyici tedbirlerine ilişkin halk sağlığı tavsiyesi sağlamak ve en fazla risk altındaki nüfus gruplarına toplum katılımını hedeflemek, yayılmayı en aza indirmek için kritik öneme sahiptir.
Yakın veya cinsel temas da dahil olmak üzere enfekte bir kişiyle doğrudan teması olan herkese maymun çiçeği hastalığı bulaşabilir. Kendini koruma adımları, kişiyle fiziksel temastan kaçınmayı içermektedir. Lokalize anogenital döküntü ve/veya oral ülseri olan biriyle yakın veya cinsel temastan kaçınmak da çok önemlidir.
Bu salgının erken evresinde bilgi toplanırken, seks partnerlerinin sayısını sınırlamak, elleri su ve sabun veya alkol bazlı jellerle temiz tutmak ve solunum görgü kurallarını ve el hijyenini korumak tedbirli olacaktır.
İnsanlarda ateş veya rahatsızlık veya hastalık hissi ile birlikte bir kızarıklık oluşursa, sağlık uzmanlarıyla iletişime geçmeli ve maymun çiçeği için test yaptırmalıdırlar. Maymun çiçeği olduğundan şüphelenilen veya onaylanan bir kişi, yara kabukları dökülene kadar evde veya uygun bir tesiste izole edilmeli ve oral seks de dahil olmak üzere cinsel ilişkiden kaçınmalıdır. Bu süre zarfında hastalara ağrı veya kaşıntı gibi maymun çiçeği semptomlarını hafifletmek için destekleyici tedavi sunulmalıdır. Hastalar, hastalığın herhangi bir tıbbi komplikasyonunun erken tespiti için izlenmelidir. Maymun çiçeği hastalığına yakalanmış bir kişiye bakan herkes uygun kişisel koruyucu önlemleri almalıdır.
Seyahat sırasında veya dönüşte döküntü benzeri herhangi bir hastalık, yakın zamanda yapılan tüm seyahatler, cinsel geçmiş ve çiçek aşısı geçmişi hakkında bilgiler de dahil olmak üzere derhal bir sağlık uzmanına bildirilmelidir.
Maymun çiçeği hastalığının endemik olduğu ülkelerde yaşayanlar ve gezginler, maymun çiçeği virüsü taşıyabilecek kemirgenler, keseliler, primatlar (ölü veya canlı) gibi hasta memelilerle temastan kaçınmalı ve yabani av hayvanlarını (çalı eti) yemekten veya ellemekten kaçınmalıdır.
Sağlık bakım ortamlarında klinik yönetim ve enfeksiyon önleme ve kontrol ile ilgili hususlar
Bu önlemler ayakta tedavi hizmetleri ve hastaneler dahil tüm sağlık kuruluşlarında geçerlidir. Maymun çiçeği olduğundan şüphelenilen veya doğrulanan hastalara bakan sağlık çalışanları standart, temaslı ve damlacık önlemleri almalıdır. Bu önlemler ayakta tedavi hizmetleri ve hastaneler dahil tüm sağlık kuruluşlarında geçerlidir. Standart önlemler arasında el hijyenine sıkı sıkıya uyulması, kontamine tıbbi ekipmanın uygun şekilde kullanılması, çamaşırhane, atık ve çevresel yüzeylerin temizlenmesi ve dezenfeksiyonu yer almaktadır.
DSÖ, herhangi bir şüpheli veya doğrulanmış maymun çiçeği vakası için temas ve damlacık bulaşmasına dayalı önlemlerin asgari düzeyde uygulanmasını tavsiye etmektedir. Bunlar aşağıdakileri içermektedir:
Tüm sağlık çalışanları, KKD'yi takmadan önce ve çıkardıktan sonra da dahil olmak üzere, DSÖ 5 el hijyeni adımına göre el hijyeni sağlamalıdır.
- Hastayı iyi havalandırılan, banyosu veya tuvaleti olan tek kişilik bir hasta odasına yerleştirin. Tek hasta odaları mevcut değilse, hastalar arasında 1 metrelik bir mesafeyi koruyarak onaylanmış vakaları gruplandırmayı düşünün.
- Belirlenmiş hasta odası/alanı girişte temas/damlacık önlemlerini gösteren işaretlere sahip olmalıdır.
- Hasta odasına giren herkes eldiven, önlük, tam oturan bir tıbbi maske ve göz koruması dahil kişisel koruyucu ekipman (KKD) giymelidir.
- Hastaya uygun bir tıbbi maske takmasını, solunum hijyeni ve öksürük görgü kurallarına uymasını ve odada başkaları varken ve nakil gerekli olduğunda maruz kalan lezyonları kapatmasını söyleyin.
- Maymun çiçeği olduğundan şüphelenilen veya/doğrulanan kişilerin gereksiz hareketlerinden kaçının. Hastanın tesis içinde veya dışında taşınması veya nakledilmesi gerekiyorsa, riske dayalı önlemlerin alındığından emin olun ve hastaya tam oturan bir tıbbi maske takın (hastanın tahammül edebildiği sürece).
- Alıcı tesis/servis/birim, personeli bilgilendirmek ve izolasyonu veya belirlenmiş alanı hazırlamak için gerekli bulaşma tabanlı önlemlerden haberdar olmalıdır.
- Hasta bakımı için herhangi bir aerosol oluşturan prosedür gerekliyse ve ertelenemiyorsa, sağlık çalışanları hasta sekresyonlarının veya diğer malzemelerin aerosol haline gelmesini önlemek için gerekli tüm önlemleri almalı ve prosedür sırasında kendilerini korumak için gerekli uygun KKD'yi giymelidir.
KKD, hastanın kabul edildiği izolasyon alanından ayrılmadan önce atılmalıdır. Sağlık tesisi içinde hasta tarafından sıklıkla kullanılan veya hasta bakım faaliyetlerinin gerçekleştiği alanlar ve hasta bakım ekipmanları ulusal veya tesis yönergelerine göre temizlenmeli ve dezenfekte edilmelidir. Çarşaflar, hastane önlükleri, havlular ve diğer kumaş eşyalar yayılmayı önlemek için dikkatli bir şekilde kullanılmalı ve toplanmalıdır.
Enfeksiyon önleme ve kontrolüne ilişkin geçici tam kılavuz kısa süre içinde yayınlanacaktır.
Klinik yönetim ve tedavi
Maymun çiçeği hastaları için klinik bakım destekleyicidir. Ateş, ağrılı yaralar veya cilt lezyonları, şişmiş lenf düğümleriyle ilgili rahatsızlık veya diğer endişeler dahil tüm semptomlara dikkat edilmelidir. Sistemik semptomlar (örneğin ateş) dehidratasyona yol açabileceğinden ve lokalize semptomlar (örneğin ağızda yaralar veya şişmiş lenf düğümleri) yemek yemede veya yeterli sıvı almada güçlükle sonuçlanabileceğinden, hastalar bol bol dinlenmeli ve sıvı almalıdır. Göz gibi mukoza zarlarına dokunmamaya özen gösterilmeli ve lezyonların ikincil enfeksiyonları önlenmeli veya yerel tıbbi protokollere göre tedavi edilmelidir. Uygun göz ve cilt bakımı, yara izi gibi komplikasyonları ve sekelleri azaltmaya yardımcı olacaktır. Hastalar ayrıca ağız veya boğazdaki lenf düğümlerinin veya apselerin şişmesinin nefes alma yeteneğini tehlikeye atmadığından veya solunum tıkanıklığına yol açmadığından emin olmak için izlenmelidir. Altta yatan tüm durumlar veya diğer nedenlere bağlı enfeksiyonlar derhal ve tam olarak tedavi edilmelidir.
Spesifik antiviraller (yani, maymun çiçeği için onaylanmış, ancak henüz yaygın olarak mevcut olmayan tecovirimat) dahil olmak üzere farmasötik karşı önlemlerin uygulanması, özellikle şiddetli semptomları olan veya kötü sonuç alma riski altında olabilecek kişiler için araştırma amaçlı veya tedbirli kullanım protokolleri kapsamında düşünülebilir ( diğer tıbbi durumlardan dolayı bağışıklığı baskılanmış kişiler veya küçük çocuklar gibi).
Maymun çiçeği için klinik bakım ve terapötiklere ilişkin geçici tam kılavuz kısa süre içinde yayınlanacaktır.
Laboratuvar testleri ve numune yönetimi ile ilgili hususlar
Daha fazla ayrıntı için lütfen Maymun çiçeği virüsüne yönelik WHO Laboratuvar testlerine bakınız: Geçici kılavuz, 23 Mayıs 2022.
Monkeypox virüsü (MPXV), Poxviridae ailesindeki Orthopoxvirus cinsinin bir üyesi olan çift sarmallı bir DNA virüsüdür. Poksvirüsler insanlarda ve diğer birçok hayvanda hastalığa neden olmaktadır; enfeksiyon tipik olarak lezyonların, cilt nodüllerinin veya yaygın döküntülerin oluşumuyla sonuçlanmaktadır. İnsanlar için patojenik olan diğer ortopoks virüsü (OPXV) türleri arasında sığır çiçeği virüsü ve variola virüsü (yok edilmiş olan çiçek hastalığına neden olur) bulunmaktadır. Vaccinia virüsü aynı zamanda insanların bağışıklanması için aşılar üretmede kullanılan ve 1980'de çiçek hastalığının yok edilmesinde anahtar bir araç olan bir OPXV'dir.
Maymun çiçeğinin laboratuvar doğrulaması için önerilen numune türü, lezyon yüzeyi ve/veya eksüda sürüntüleri, birden fazla lezyondan çatılar veya lezyon kabukları dahil olmak üzere cilt lezyonu materyalidir. Alternatif olarak, viral taşıma ortamına (VTM) yerleştirilen sürüntüler de kullanılabilir. Numuneler, alındıktan sonra bir saat içinde buzdolabında veya dondurulmuş olarak saklanmalı ve alındıktan sonra mümkün olan en kısa sürede laboratuvara nakledilmelidir. Test edilecek numune için transfer yedi günü aşarsa, numuneler -20 santigrat derece veya daha düşük sıcaklıkta saklanmalıdır.
Taşınan tüm numuneler uygun üçlü ambalaj, etiketleme ve belgelere sahip olmalı ve geçerli ulusal ve/veya uluslararası düzenlemelere uygun olarak gönderilmelidir. Sevkiyat için tehlikeli madde taşıma sertifikasına sahip taşıyıcı olmasın gerekir. Bulaşıcı maddelerin nakliye gereksinimleri hakkında bilgi için lütfen 2021-2022 bulaşıcı maddelerin taşınmasına ilişkin düzenlemelere ilişkin DSÖ kılavuzuna bakın.
Maymun çiçeği enfeksiyonunun doğrulanması, MPXV viral DNA'sının benzersiz dizilerinin saptanması için gerçek zamanlı veya geleneksel PCR kullanılarak nükleik asit amplifikasyon testine (NAAT) dayanmaktadır. MPXV'ye özgü bir test (tercih edilir) mevcut değilse, insanlarda diğer ortopoksvirüslerin çok az dolaşımı olduğundan, endemik olmayan ülkelerde bir ortopoksvirüs pozitif PCR onayı olarak kabul edilebilir. PCR tek başına veya sekanslama ile birlikte kullanılabilir.
Maymun çiçeği teşhisi için plazma veya serumdan antikor tespiti tek başına kullanılmamalıdır. Bununla birlikte, yakın zamanda akut hastalardan IgM tespiti veya ilki hastalığın ilk haftasında olmak üzere en az 21 gün arayla toplanan eşleştirilmiş serum numunelerinde IgG, test edilen numuneler kesin olmayan sonuçlar verirse tanıya yardımcı olabilir. Yeni veya önceki çiçek aşısı serolojik testleri etkileyebilir.
Elektron mikroskobu, numunedeki potansiyel çiçek virüsünü görselleştirmek için kullanılabilir, ancak moleküler tahlillerin mevcudiyeti ve gereken yüksek teknik beceriler ve tesis nedeniyle, bu yöntem laboratuvar doğrulaması için rutin olarak kullanılmaz.
Virüs izolasyonu rutin bir teşhis prosedürü olarak önerilmez ve sadece uygun deneyime ve muhafaza tesislerine sahip laboratuvarlarda gerçekleştirilmelidir. Maymun çiçeği enfeksiyonunun doğrulanması klinik ve epidemiyolojik bilgileri dikkate almalıdır. Olumlu veya olumsuz tüm test sonuçları derhal ulusal makamlara bildirilmelidir. İnceleme altındaki vakalardan alınan numunelerin zamanında ve doğru laboratuvar testlerine erişim, ortaya çıkan bu enfeksiyonun teşhis ve sürveyansının önemli bir parçasıdır. Tüm ülkeler, ya ulusal düzeyde ya da OPXV veya MPXV saptamasını üstlenmeye istekli ve yetenekli olan diğer ülkelerdeki laboratuvarlara sevk yoluyla güvenilir testlere erişebilmelidir. DSÖ, Bölge Ofisleri aracılığıyla Üye Devletlerin sevk yoluyla testlere erişmesine yardımcı olabilir. Ülkeler, mevcut salgındaki epidemiyoloji ve maymun çiçeği evrimini daha iyi anlamak için sekans verilerini halka açık veri tabanları aracılığıyla üstelenmeye ve paylaşmaya teşvik edilir.
Şu anda mevcut bilgilere dayanarak DSÖ, Üye Devletlerin gelen veya giden yolcular için herhangi bir uluslararası seyahatle ilgili önlem almasını önermemektedir.
DSÖ, vaka yönetimi ve enfeksiyon, önleme ve kontrol konusunda ek geçici kılavuz yayınlayacaktır (aşılar ve bağışıklama ve önümüzdeki günlerde risk iletişimi ve toplum katılımı).Times New Roman
DSÖ, tüm Üye Devletleri, her düzeydeki sağlık yetkililerini, klinisyenleri, sağlık ve sosyal sektör ortaklarını ve akademik, araştırma ve ticari ortakları birçok ülkede görülen maymun çiçeği salgınını durdurmak için hızlı bir şekilde yanıt vermeye çağırmaktadır. Virüsün hem endemik hem de endemik olmayan bağlamlarda etkili insandan insana bulaşma ile kendini bir insan patojeni olarak oluşturmasına izin verilmeden önce hızlı önlem alınmalıdır. Çiçek hastalığının eradikasyonundan ve ortaya çıkan diğer zoonotik hastalıkların yönetiminden alınan dersler, hızla gelişen bu olayların ışığında acilen değerlendirilmelidir.
Ayrıntılı bilgi için bakınız:
- WHO Health topics – Monkeypox
- WHO factsheet on monkeypox, 19 May 2022
- WHO Surveillance, case investigation and contact tracing for Monkeypox: Interim guidance, 22 May 2022
- WHO Laboratory testing for the monkeypox virus: Interim guidance, 23 May 2022
- WHO Guidance on regulations for the transport of infectious substances 2021-2023, 25 February 2021
- WHO monkeypox outbreak tool kit
- WHO disease outbreak news: Monkeypox, all items related to multi-country outbreak
- WHO disease outbreak news: Monkeypox, all previous items including endemic countries and traveller-associated outbreaks
- OpenWHO. Monkeypox: Introduction. Online training module. 2020. English Français
- OpenWHO. Monkeypox epidemiology, preparedness and response for African outbreak contexts. Extended training. 2021. English Français
- WHO AFRO Weekly Bulletin on Outbreaks and Other Emergencies, Epidemiological Week 21, 2022
- WHO AFRO Weekly Bulletin on Outbreaks and Other Emergencies
- Weekly epidemiological record (WER) no.11, 16 March 2018, Emergence of monkeypox in West Africa and Central Africa 1970- 2017.
- WHO Rapid risk assessment of acute public health events
- WHO: Hand Hygiene
- Nigeria Centre for Disease Control. Monkeypox
- Nigeria Centre for Disease Control. Situation reports - Monkeypox
- The US Centre for Disease Control and Prevention - Monkeypox
- The UK Health Security Agency monkeypox guidance
- Multi-country outbreak of Monkeypox virus: genetic divergence and first signs of microevolution-Monkeypox/Genome Reports – Virological.

